Wstęp
Kaniulacja żyły obwodowej jest niezbędna do zapewnienia opieki pacjentom na oddziale ratunkowym lub oddziale intensywnej terapii. Podczas gdy większość cewników dożylnych zakładana jest konwencjonalną techniką (tj. wzrokowe i/lub palpacyjne), aż jedna trzecia pacjentów ma utrudniony dostęp dożylny (DIVA) [ 1 ]. W tej grupie często znajdują się pacjenci z obrzękami uogólnionymi, otyli, po wielokrotnych kaniulacjach lub pacjenci zażywający narkotyki dożylnie [ 2 – 5 ]. W przypadku pacjentów z DIVA kaniulacja pod kontrolą USG wykazała ogólny wskaźnik powodzenia wyższy niż 90% w porównaniu z 25–30% przy użyciu techniki konwencjonalnej [ 2 – 4 , 6], a także pomogła w zmniejszeniu zapotrzebowania na dostęp centralny [ 4 , 5 ].
Zadowolenie pacjentów poprawia się również dzięki wykorzystaniu USG podczas uzyskiwania dostępu IV [ 2 ]. Mimo to wskaźnik przedwczesnego uszkodzenia cewnika (PCF), który może stanowić nawet 50% w ciągu 24 godzin od założenia cewnika, jest wyższy w przypadku kaniulacji pod kontrolą USG (45–56%) w porównaniu z techniką konwencjonalną ( 19–25%) [ 1 , 6 , 7 ]. Przeciekanie jest główną przyczyną uszkodzenia cewnika; często dochodzi do przemieszczenia cewnika i zakrzepowego zapalenia żył [ 1 , 6]. Kluczowe koncepcje dotyczące żył, cewników i samej techniki powinny być brane pod uwagę przez praktyków, aby poprawić skuteczność, zmniejszyć powikłania i skrócić czas wykorzystania IV wykonanej pod kontrolą USG. Są one przedstawione w tym artykule i podsumowane w tabeli 1. Podstawową wiedzę ogólną dotyczącą kaniulacji naczyniowej pod kontrolą USG przedstawiono na ryc. 1.
Tabela 1.
|
Kluczowa koncepcja |
Opis |
Rozważ |
|
Musisz wiedzieć |
Podstawowa wiedza ogólna dotycząca kaniulacji naczyniowej pod kontrolą USG. |
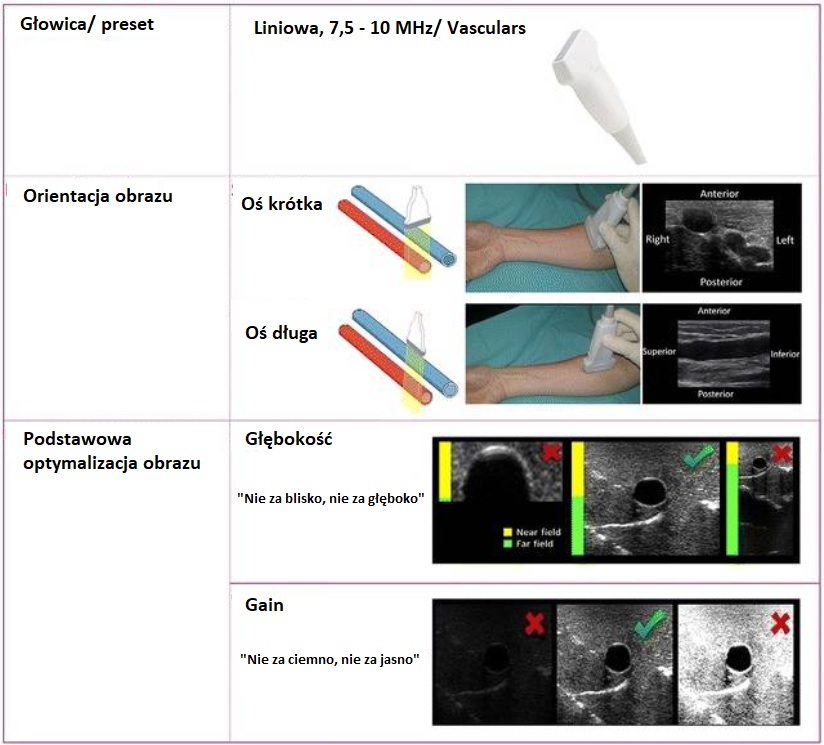
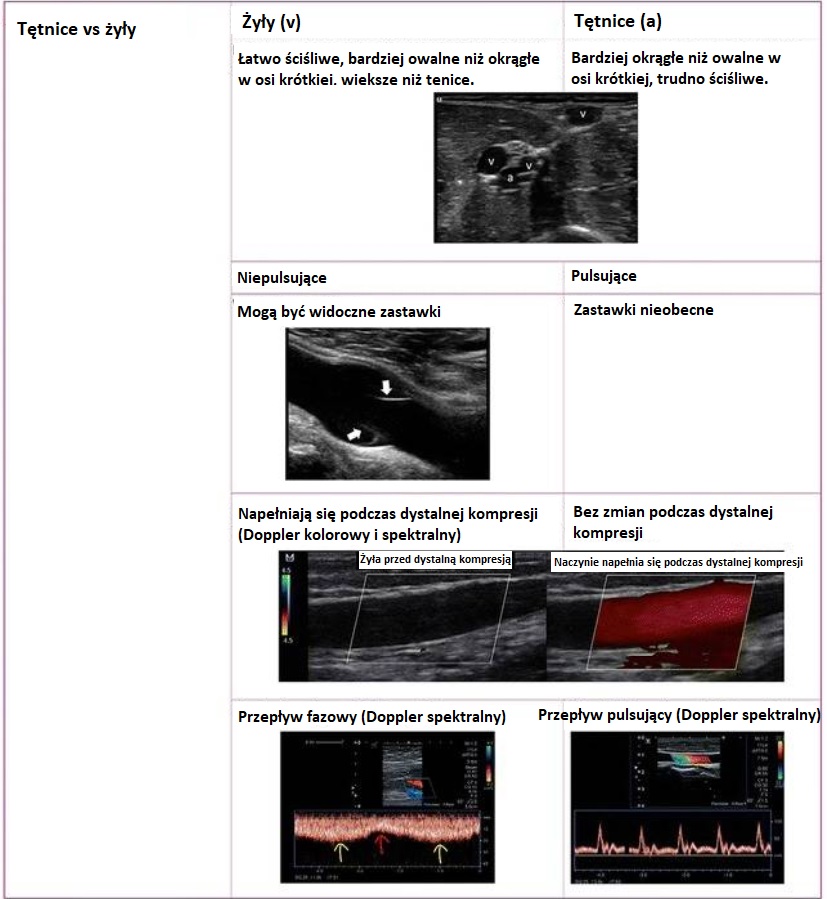
Wybór przetwornika i presetu; orientacja obrazu; podstawowa optymalizacja obrazu; rozróżnianie żył od tętnic; zarządzanie technikami kaniulacji (technika out-of-plane i in-plane). |
|
1 |
Wybierz żyły powierzchowne (np. epipowięziowe) |
Żyły powierzchowne: krótka droga do żyły; duże prawdopodobieństwo, że duża część cewnika pozostanie w żyle Żyły głębokie: nieodłączne ryzyko ukłucia igłą tętnicy lub nerwu; częste przemieszczenie cewnika |
|
2 |
Wybór żyły |
Światło bezechowe; w pełni ściśliwa Nie należy błędnie interpretować zastoju krwi w świetle żyły ze skrzepliną (przydatna jest kompresja dystalna)
|
|
3 |
Rozmiar żyły: średnica przednio-tylna ≥ 4 mm |
Średnica AP (mm) = maksymalny rozmiar cewnika Fr (np. 4 mm = cewnik do 4 Fr)
|
|
4 |
Głębokość żyły: do 16 mm (oś krótka) |
Rzeczywista odległość dotarcia do żyły (kąt wprowadzenia 45°)*: 1,4 × odległość w pionie * Idealnie zmierz rzeczywistą odległość w długiej osi i wybierz najlepszy kąt wstawienia ≥ 2,75 cm cewnika musi znajdować się w żyle Rozważ użycie bardzo długich cewników obwodowych (6,3 cm) i linii środkowej (8–20 cm), aby zminimalizować uszkodzenie cewnika |
|
5 |
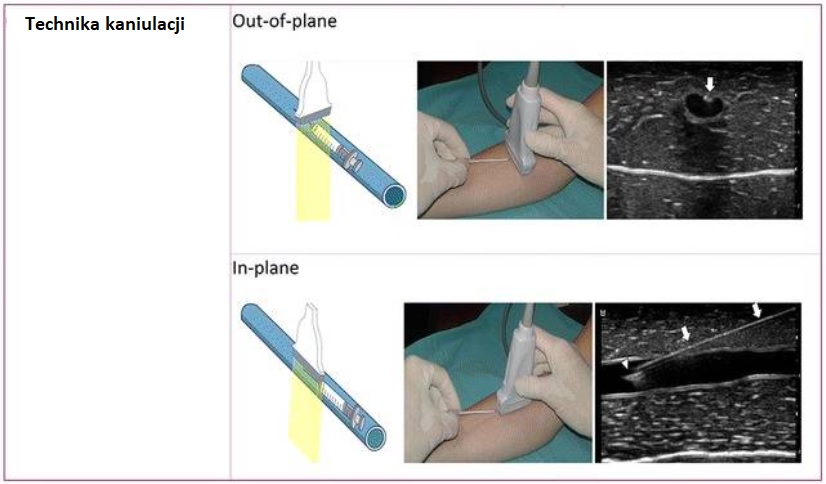
Wybierz technikę: technika w płaszczyźnie [in plane] lub poza płaszczyzną [out of plane]
|
Oba są przydatne, chociaż wydaje się, że przy technice out-of-plane daje większy wskaźnik sukcesu. Zachęca się do nauki i korzystania z obu technik.
|
|
6 |
Sprawdzanie pozycji cewnika |
Bezpośrednio: podwójna hiperechogeniczna linia do światła żyły Pośredni: test przepłukiwania solą (dwuwymiarowy i/lub kolorowy Doppler). |
Kluczowa koncepcja 1: Wybierz żyły powierzchowne
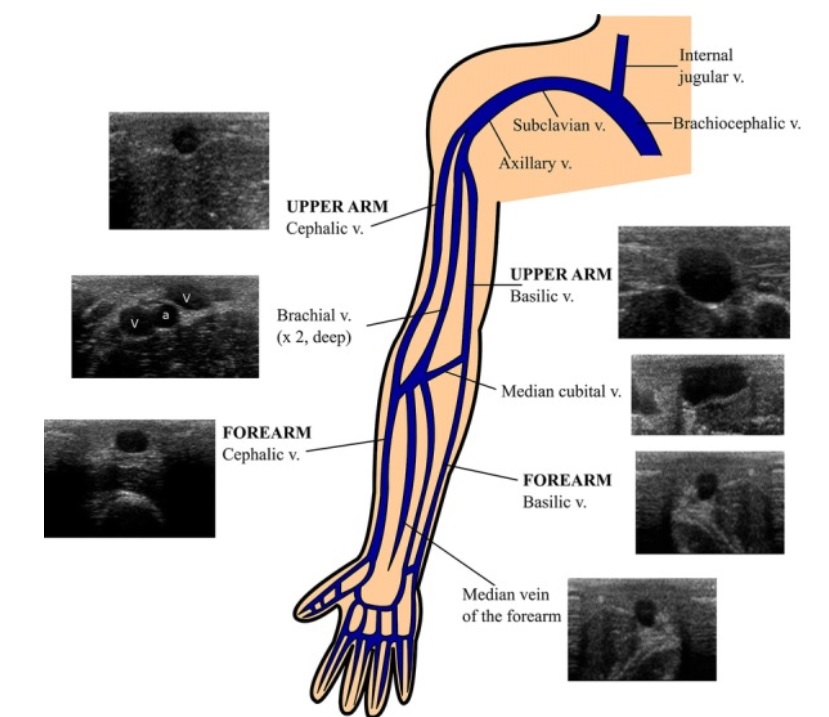
Anatomicznie żyły obwodowe mogą być powierzchowne lub epipowięziowe (tj. powyżej powięzi) oraz głębokie lub podpowięziowe (tj. poniżej powięzi). Żyły powierzchowne znajdują się blisko skóry i przemieszczają się bez towarzyszących im tętnic lub nerwów. Żyły głębokie (które mogą być sparowane, jak widać w żyłach ramiennych) znajdują się w wiązce nerwowo-naczyniowej, a zatem towarzyszą im tętnica i nerw (ryc. 2i Dodatkowy plik 1 : Wideo S1). Z tych anatomicznych punktów wynika, że niektóre kluczowe koncepcje zalecają stosowanie żył powierzchownych zamiast żył głębokich. Korzystanie z żył powierzchownych zapewnia krótką drogę do kaniulacji, prowadzi do umieszczania większej części cewnika w żyle (problem ściśle związany z PCF, patrz poniżej) i jest bezpieczny gdyż pozwala uniknąć ukłucia igłą tętnicy lub nerwu. Kaniulacja żył głębokich wiąże się również z większym ryzykiem przemieszczenia cewnika w porównaniu z kaniulacją żył powierzchownych [ 3 , 8]. Żyły powierzchowne kończyn górnych, które mogą być kaniulowane, to odłokciowa [basilic](znajdująca się przyśrodkowo, w ramieniu i na przedramieniu) i odpromieniowa (znajdująca się z boku, na ramieniu i przedramieniu). Pośrodkowa przedramienia [median vein of the forearm] i pośrodkowa łokcia [the median cubital vein] to inne żyły, które często mają odpowiedni rozmiar nadający się do kaniulacji pod kontrolą USG (ryc. 3).
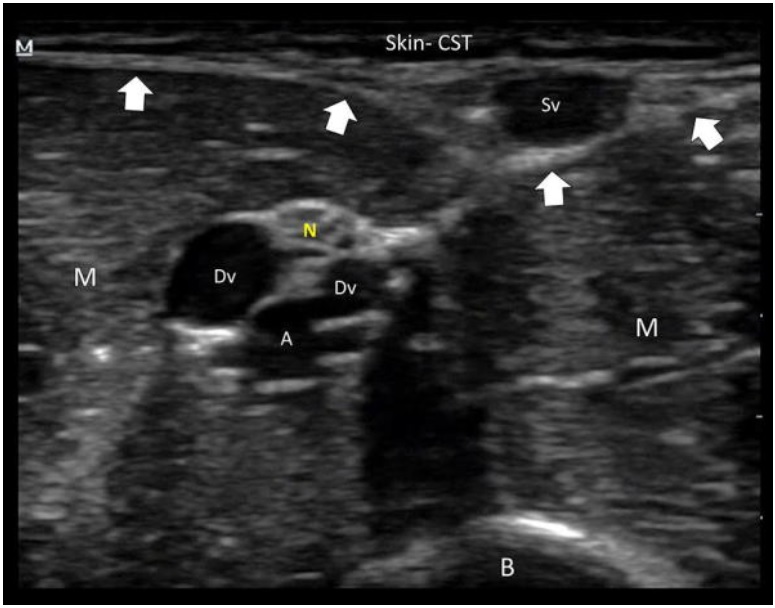
Kluczowa koncepcja 2: Wybierz drożne żyły
W pełni drożna żyła jest warunkiem sine qua non kaniulacji. Można to zademonstrować przez przykładanie niewielkich sił uciskowych na skórę głowicą i obserwowanie łatwo zapadających się żył (dodatkowy plik 2 : Film S2). W przeciwieństwie do tego, żyła z zakrzepicą jest częściowo lub całkowicie nieuciskana, jest wypełniona materiałem zakrzepowym (dodatkowy plik 3 : Film S3) i dlatego powinna być pomijana. Po założeniu opaski uciskowej w obrazowaniu dwuwymiarowym można zaobserwować zastój przepływu krwi w świetle żyły, którego nie należy mylić ze skrzepliną (Plik dodatkowy 4: Wideo S4). Ucisk dystalny pomaga w usunięciu zastoju krwi z żyły i wykluczeniu zakrzepu, gdy drożność żyły jest wątpliwa. Ponieważ żyły obwodowe mają niską prędkość przepływu krwi, widmo może nie być obserwowane w kolorowym dopplerze. W takich przypadkach ucisk dystalny pozwala wycisnąć krew z żyły, podnieść prędkość przepływu krwi, pomagając w ten sposób w demonstracji przepływu w drożnych żyłach.
Kluczowe pojęcie 3: Określ rozmiar żyły – rozmiar cewnika
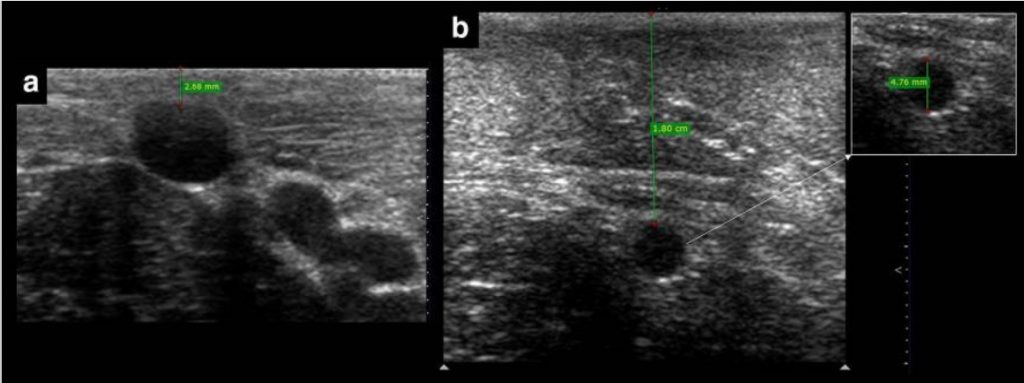
Do poprawy kaniulacji wymagany jest optymalny rozmiar żyły, a zalecany w literaturze rozmiar to co najmniej 4 mm średnicy przednio-tylnej (AP) [ 9 ] (ryc. 4). Ta sugerowana średnica żyły, chociaż ważna, nie powinna być stosowana w praktyce w sposób ścisły, ponieważ mniejsze żyły mogą być nadal skutecznie kaniulowane, jak pokazują niektóre badania [ 4 , 6 ]. Rozmiar żyły spełnia nie tylko ustaloną rolę w powodzeniu kaniulacji (tj. można łatwo zaobserwować duże żyły, a także igłę w naczyniu), ale także pomaga w wyborze kaniuli. Z reguły średnica AP określa górną granicę średnicy zewnętrznej cewnika, którą można zastosować, biorąc pod uwagę, że cewnik powinien zajmować do 1/3 światła żyły [ 10 ]. Tak więc na przykład cewnik 4-Fr (o średnicy zewnętrznej 1,3 mm) jest maksymalnym rozmiarem dla żyły 4 mm.
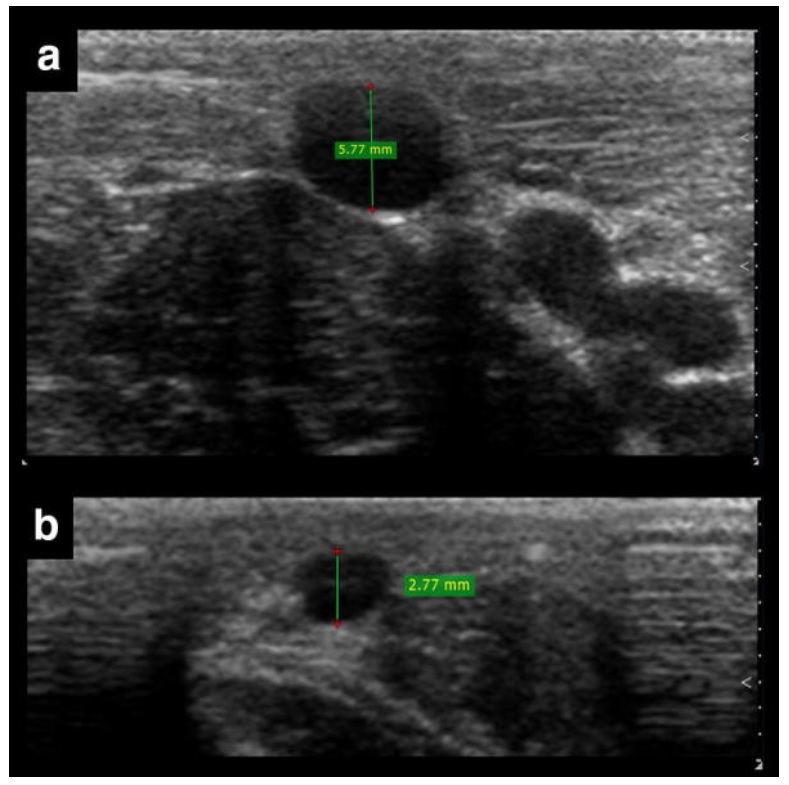
Żyła w a ma doskonałą średnicę do kaniulacji (> 4 mm), w przeciwieństwie do mniejszej żyły w b
Kluczowe pojęcie 4: Określ głębokość żyły – kąt wprowadzenia – długość cewnika
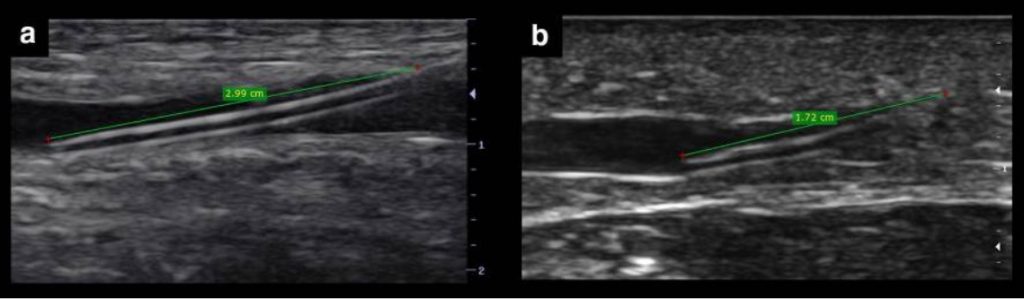
Jak wspomniano wcześniej, oprócz uniknięcia uszkodzenia tętnicy lub nerwu, praktycy powinni wybierać żyły powierzchowne, aby zapewnić krótką drogę do kaniulacji żyły. Maksymalna sugerowana odległość od skóry do żyły wynosi < 16 mm [ 9 , 11 ], natomiast < 12 mm można uznać za idealną [ 1 ] (ryc. 5). Odległość ta zakłada wprowadzenie igły pod kątem 90° w stosunku do naczynia, a zatem rzeczywistą lub „skorygowaną” odległość igły przemieszczającej się w celu dotarcia do żyły można osiągnąć stosując założenia Pitagorasa, które są całkowicie prawdziwe dla kąta wprowadzenia igły 45° . Odległość ta jest równa 1,4 pomnożonej przez odległość pionową (rys. 6). Na przykład odległość w pionie 12 mm wynosi 16,8 mm przy wstawieniu pod kątem 45°. Jednak w praktyce długość ta zmienia się wraz z zastosowaniem płytszych (zwiększona odległość) lub bardziej nachylonych (zmniejszona odległość) wkłuć igieł. Bez konieczności wykonywania obliczeń, praktycy mogą bezpośrednio uzyskać tę odległość w długiej osi, oferując duży obraz rzeczywistej odległości dotarcia do żyły przy użyciu różnych kątów wprowadzenia (ryc. 7). Warto zauważyć, że znajomość tej odległości ma ogromne znaczenie dla zminimalizowania PCF, biorąc pod uwagę, że duża część cewnika musi znajdować się w żyle [ 1 , 6 ], a zatem duża odległość do żyły spowoduje, że duża część cewnika poza żyłą za pomocą cewników o standardowej długości (SLC). Niedawne badanie z użyciem SLC wykazało, że gdy < 30% (lub jedna trzecia) cewnika znajduje się w żyle, wszystkie cewniki ulegają uszkodzeniu. Z drugiej strony, gdy > 65% (lub dwie trzecie) cewnika znajduje się w żyle, żaden z cewników nie uległ awarii. Gdy 30–64% cewnika znajdowało się w żyle, 32,4% cewników dożylnych zostało utraconych [ 6]. Ostatnio, porównując standardowe cewniki o długości 4,78 cm z cewnikami o długości 6,35 cm, Bahl et al. wykazali istotnie zwiększoną żywotność cewnika, gdy > 2,75 cm cewnika znajdował się w naczyniu [ 12 ] (ryc. 8). Jest to spójne z poprzednim badaniem, ponieważ 2,75 cm jest najbliższe 65% SLC. Zatem z reguły osiągnięcie co najmniej 2,75 cm cewnika w żyle powinno być punktem odcięcia stosowanym do złagodzenia uszkodzenia cewnika. Oznacza to na przykład, że dla SLC 4,78 cm „rzeczywista” odległość dojścia do żyły musi być mniejsza niż 2 cm. Aby to osiągnąć, można zastosować kilka strategii, na przykład wybór naczyń na najmniejszej możliwej głębokości, zastosowanie pochyłych kątów wprowadzania i wprowadzenie cewników dłuższych niż zwykle, takich jak bardzo długie cewniki obwodowe (ULPC, 18-20G, 6,35). cm) i cewniki pośrodkowe (8–20 cm długości) [ 1 , 8 , 12 , 13]. Stosowanie cewników, które są dłuższe niż standardowe, pomaga zminimalizować PFC, umożliwiając operatorom stosowanie płytszych kątów wprowadzania w celu poprawy wizualizacji igły, a także wybieranie żył głębszych niż 16 mm. Zaletą ULPC nad linią środkową są niskie koszty oraz fakt, że nie wymagają zaawansowanych umiejętności, takich jak zarządzanie techniką Seldingera, dzięki czemu mogą być wprowadzane przez pielęgniarki lub techników.
Odległość od skóry do żyły w przypadku kaniulacji pod kontrolą USG. W a , jest < 12 mm (idealnie), podczas gdy w b > 16 mm. Ponieważ żyła w b ma średnicę > 4 mm, nadal można nią kaniulować przy użyciu dłuższych cewników niż zwykle, na przykład cewnikiem dostępu pośredniego [midline]
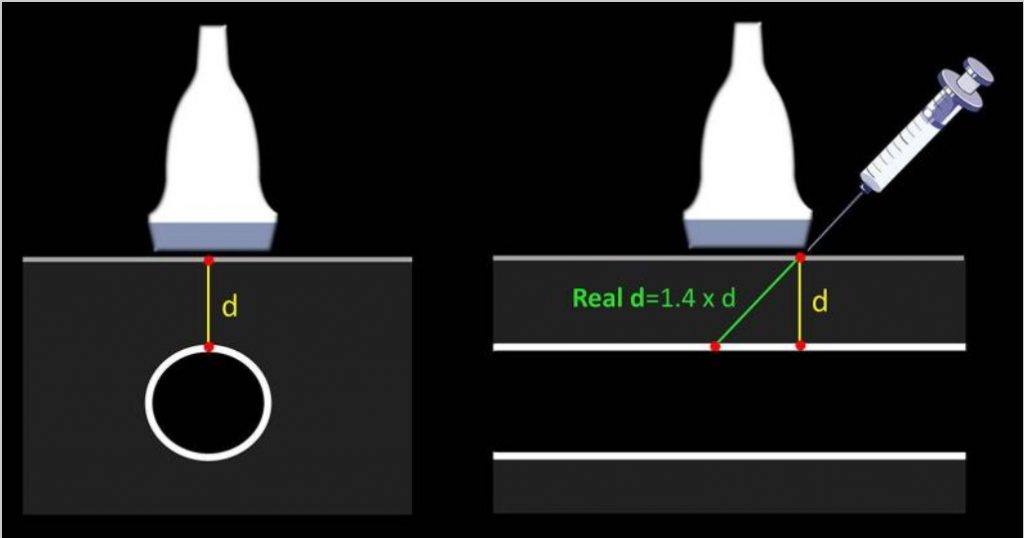
Wyjaśnienie odległości od skóry do naczynia w kaniulacji pod kontrolą USG. Chociaż odległość ta ( d ) jest szacowana na osi krótkiej, rzeczywista odległość dotarcia do żyły zależy od kąta wprowadzenia. Zakładając kąt wprowadzenia wynosi 45°, to rzeczywista odległość jest równa d pomnożonej przez 1,4. Warto zauważyć, że rzeczywista odległość zmniejsza się przy wprowadzeniach nachylonych, a zwiększa przy wprowadzeniach płytszych.
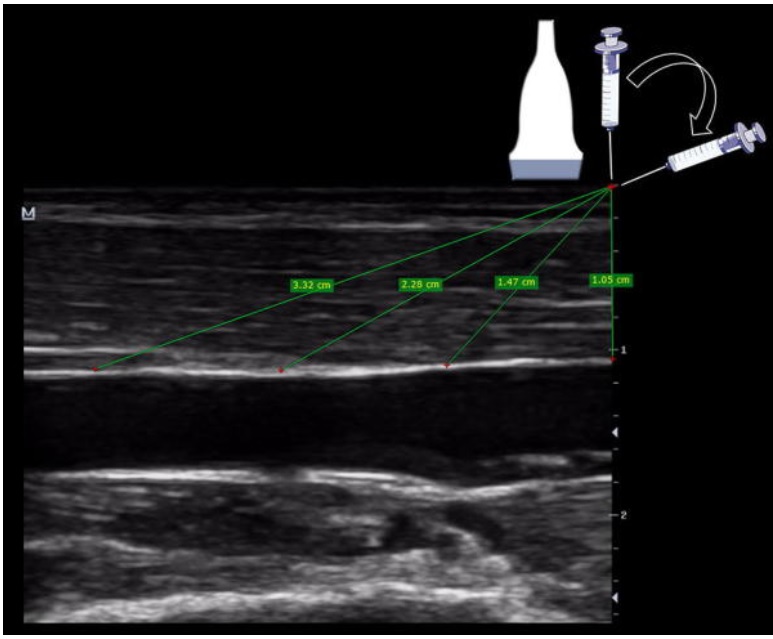
W przeciwieństwie do tego, nachylone wprowadzenia prowadzą do skrócenia odległości dotarcia do żyły i pomagają w zwiększeniu proporcji cewnika znajdującego się w świetle żyły.
Kluczowa koncepcja 5: Wybierz technikę kaniulacji: technika out of plane i in plane
Praktycy powinni pamiętać, że każda technika ma swoje zalety i wady, dlatego zachęca się do uczenia się i używania obu technik (dodatkowy plik 5 : Wideo S5 i Dodatkowy plik 6 : Wideo S6), ponieważ mogą wybrać jedną lub drugą w zależności od sytuacji [ 14 , 15 ]. W niedawnym przeglądzie systematycznym i metaanalizie wykazano większy sukces techniki out-of-plane w porównaniu z techniką in-plane [ 16].]. Jednak w przypadku techniki out-of-plane, wizualizacja końcówki igły jest ważnym ograniczeniem, ponieważ wykazała większą częstość perforacji ściany tylnej w porównaniu z techniką in-plane, która pokazuje wyraźne odgraniczenie trzonu igły i igły czubkiem, gdy jest przesuwany z powierzchownych tkanek do żyły [ 17 , 18 ]. Użycie manewru „schodzenia w dół” (tj. „podążania za techniką końcówki”) poprawia wizualizację końcówki igły przy wprowadzaniu poza płaszczyznę [ 14 ] i powinno być brane pod uwagę w praktyce. Artefakt płata bocznego jest powszechny podczas wykonywania techniki in-plane, która symuluje wprowadzenie igły do światła żyły, gdy w rzeczywistości znajduje się ona blisko niego [ 14]]. Krzywa uczenia się dla techniki in-plane wydaje się być dłuższa w porównaniu z techniką out-of-plane [ 15 ].
Kluczowa koncepcja 6: wykazać, że cewnik znajduje się w świetle żyły i wykonać test przepłukiwania roztworem soli fizjologicznej
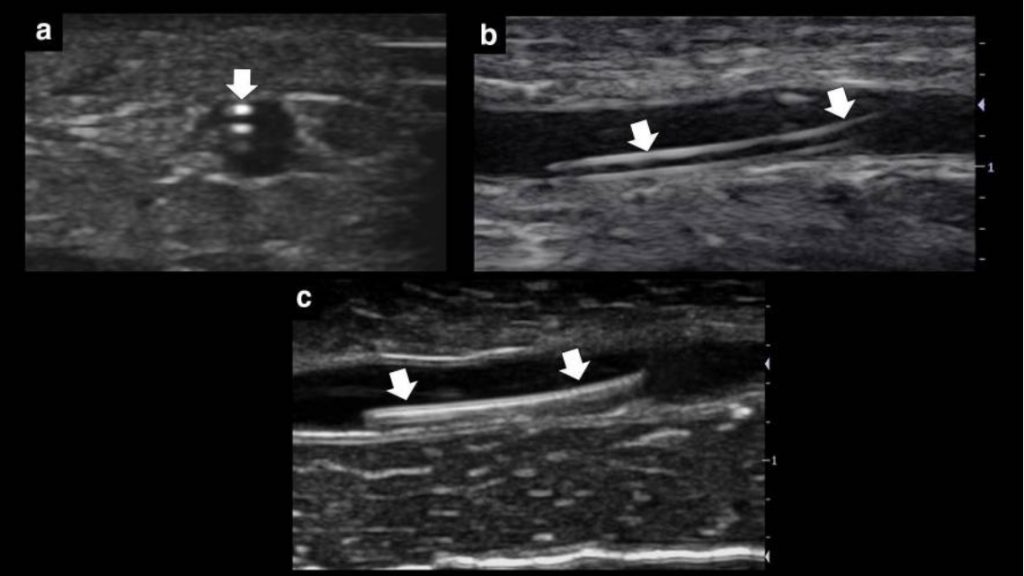
Po kaniulowaniu żyły warto sprawdzić, czy cewnik znajduje się w świetle żyły, ponieważ nierzadko podawany roztwór łatwo przechodzi do tkanki podskórnej bez żadnych znaków ostrzegawczych, co opóźnia rozpoczęcie terapii dożylnej. Cewnik obserwuje się jako dwie równoległe linie hiperechogeniczne w krótkiej, długiej lub obu osiach (ryc. 9a, b). Przy wprowadzaniu cewnika w linii środkowej, prowadnica, postrzegana jest jako hiperechogeniczna struktura liniowa, powinna ukazać się przed wprowadzeniem cewnika (ryc. 9C). Na koniec przez cewnik można przeprowadzić test przepłukiwania roztworem soli fizjologicznej, obserwując pęcherzyki w świetle żyły w prawidłowo umieszczonych cewnikach (dodatkowy plik 7 : Film S7); Do tego celu można również zastosować kolorowy Doppler [ 19 ].
Wnioski
Praktycy powinni rozważyć kilka kwestii podczas wprowadzania dożylnych cewników obwodowych pod kontrolą USG, aby poprawić wskaźnik powodzenia, uniknąć powikłań i wydłużyć funkcjonowanie cewnika. Z dostępnych danych i codziennej praktyki wynika że do kaniulacji żył obwodowych pod kontrolą USG potrzebne są cewniki dłuższe niż standardowe, w celu zminimalizowania przedwczesnego uszkodzenia cewnika. Jest to wniosek kierowany pod adresem producentów cewników, ponieważ wkrótce oczekuje się od nich tańszych rozwiązań.
Bibliografia, filmy i pozostałe informacje o artykule na PubMed.