Tłumaczenie własne artykułu: Kontrola bólu u pacjentów pediatrycznych w ratownictwie przedszpitalnym – czy Ketamina jest następną wielką rzeczą? autorstwa Peter Antevy MD.
Temat przedszpitalnej kontroli bólu jest niesamowicie rozwojowy; nadszedł czas aby wziąć się za interesujące rozwiązania. Podczas gdy Morfina (MF) została „pochowana” przez wiele agencji EMS ze względu na jej profil skutków ubocznych, czas osiągnięcia maksymalnego efektu i niemożność podania donosowego. Pozostałe leki zdają się być w awangardzie opieki nad pacjentem. Zapytaj któregokolwiek ratownika o wykorzystanie MF i nie spodziewaj się pozytywnej opinii. Typowe zlecenie podania MF skutkuje bardzo wolnym efektem szczytowym (25 minut), często zostawiając ratownika w niepewnej sytuacji. Pacjenci pozostają w absolutnej agonii podczas transportu do szpitala. Dopiero w momencie przekazywania pacjenta w szpitalu pacjent odczuwa ulgę… i na lekarza SOR spływają wszystkie zasługi związane z poprawą stanu pacjenta. To właśnie tego typu błędy zmusiły agencje EMS do poszukiwania lepszych alternatyw.
W ciągu ostatnich kilku lat odnotowano bardziej znaczącą rolę Fentanylu w kontroli bólu w warunkach przedszpitalnych. Po tym wszystkim, uznano Fentanyl jako lek na ból tak doskonały jak Midazolam w leczeniu napadów drgawek. Fentanyl i Midazolam mają bardzo krótki początek działania. Rozpuszczalny w tłuszczach Fentanyl niezwłocznie przenika przez barierę krew-mózg, co prowadzi do szybkich korzyści klinicznych. W badaniu z 2010 r. Saunders i Adelgais stwierdzili, że donosowa dawka Fentanylu 2 mcg / kg, jest skuteczną analgezją dla pacjentów pediatrycznych w bolesnym urazie w ciągu 10 minut od podania. Kontrastuje to z działaniem MF, które jest mniej rozpuszczalnym w tłuszczach narkotykiem (szczyt działania – 25 min po podaniu). To co jest najlepsze w szybkim początku działania Fentanylu to kierowanie go do cierpiących pacjentów jeszcze przed transportem do szpitala. Zastosowanie tego leku daje również ratownikowi poczucie pewności że lek został odpowiednio zaadresowany. To scenariusz „win-win” (scenariusz, w którym nie ma przegranych) a właściwość szybkiego rozpoczynania i znoszenia działania czyni Fentanyl doskonałym narkotykiem w warunkach pogotowia.

Jakie są wady Fentanylu? Być może bardziej niż jakikolwiek inny narkotyk, Fentanyl ma wielki potencjał dywersji. Wiele agencji, które mają doświadczenie z Fentanylem wiedzą to z pierwszej ręki i podjęły dodatkowe środki ostrożności żeby zapobiec skutkom ubocznym. Istnieje również możliwość depresji oddechowej, która przychodzi wraz z podaniem Fentanylu w nieodpowiednich dawkach. Wystarczy nieumyślny błąd przecinka dziesiętnego, a pacjent (zwłaszcza dzieci) będzie miał bezdechy. Weźmy na przykład 1-letnie dziecko z złamaną kością udową. Ten 10 kg dziecko może otrzymać dawkę Fentanylu z 1 mcg / kg IV. To w sumie 10 mcg. Jaka jest wymagana pojemność dla tej dawki? Załóżmy że lek jest dostarczany jako 50 mcg / ml, więc objętość wynosi 0,2 ml: dawkę łatwo pomylić z 2 ml w pośpiechu scenariusza. Z drugiej strony jest pod-dozowanie tego samego leku. Gdy lek podawany jest przez urządzenie MAD martwa przestrzeń zjada 0,1 ml całkowitej pojemności. Tak więc, gdy 1-letni pacjent wymaga 0,2 ml Fentanylu, w urządzenie MAD zostaje pół i pozostawia dziecku równowartość homeopatycznej dawki. Wreszcie, nie zapominajmy o ryzyku „syndrom sztywności ściany klatki piersiowej„, który przede wszystkim jest wynikiem zbyt szybkiego podania Fentanylu IV. Ten złośliwy kliniczny syndrom może być oporny na Naloxone i jednocześnie mogą wystąpić problemy z wentylacją resuscytatorem. Sukcynylocholina może być jedynym rozwiązaniem, pod warunkiem że ratownik ma uprawnienia do jej podania. Tak czy inaczej jest to sytuacja stresująca niezależnie od poziomu wyszkolenia jak i doświadczenia ratownika w udrażnianiu dróg oddechowych.
Podczas gdy Fentanyl używany jest od dłuższego czasu, na horyzoncie pojawił się nowy lek, który szybko zdobywa uznanie… Ketamine Hydrochloride stało się „krzykiem mody” na SORach i wspomaga lekarzy w leczeniu bólu u pacjentów, do tego stopnia że jeden lekarz (Minh Le Cong) stworzył profil na Twitterze odwołujący się do tego leku (@Ketaminh)… bardzo sprytne! Ketamina jest stosowana w Pediatrycznym Oddziale Ratunkowym bezpiecznie i często, od ponad dziesięciu lat w dawce 1 mg / kg powolnie IVP (co najmniej jedną minutę), jest docelowym medykamentem do krótkich i bolesnych zabiegów u dzieci. Korzyści są oczywiste i obejmują utrzymanie odruchów oddechowych bez wpływu na częstość oddechów, a jednocześnie tworząc szybki stan dysocjacyjny. Ponadto Ketamina jest łatwo i bezpiecznie podawana IV, IM oraz IN (zalecane dawkowanie różni się w zależności od drogi podania).
Wady Ketaminy są nieliczne i obejmują skurcz krtani, zwłaszcza gdy lek jest szybko podany drogą IV. W przeciwieństwie do syndromu sztywnej klatki piersiowej obserwowanej podczas szybkiego podania Fentanylu, skurcz krtani może być odwrócony przez umiejętną wentylację workiem samorozprężalnym i wiedzą na temat „manewru Larsona”. Sukcynylocholina może być wymagana w ostateczności, choć jest to bardzo mało prawdopodobne. Ostatecznie obieg Ketaminy był znaczącym problemem ze względu na to że przez lata częstym zjawiskiem były włamania do weterynarzy w celu kradzieży tego medykamentu. Lek został rozpowszechniony w klinikach i szpitalach. Kolejnym oczywistym miejscem rozpowszechnienia jest EMS.

Agencje EMS w USA i na całym świecie, dodały Ketaminę dla bardzo pobudzonych pacientów (w zespole abstynencyjnym) z dużym sukcesem. North Memorial Ambulance Service & Aircare, in Minneapolis były pierwszymi agencjami EMS które wprowadziły ten lek i zanotowały znakomity sukces w jego użyciu. Używają Ketaminy w przypadku pacjentów pobudzonych, RSI, sedacji i kontroli bólu. Palm Beach County Medical Director, Dr. Ken Scheppke, uzyskał podobny sukces na Florydzie i opublikował swoje odkrycia w 2014 r. Agencja EMS Broward County na Florydzie zwiększyła użycie Ketaminy podczas epidemii użycia narkotyku flakka. Epizody hipoksji były notowane rzadziej niż podczas użycia benzodiazepin w podobnych przypadkach. Jest to prawdopodobnie konsekwencją rozpowszechnionej „polifarmakologii” używanej w przypadku pacjentów dorosłych – pobudzonych w leczeniu przedszpitalnym.
Ketamina na ból
Nowym pytaniem obecnie jest: „czy Ketamina może być używana do przedszpitalnej kontroli bólu u pacjentów dorosłych i dzieci?” Odpowiedź jest prosta. Pochodzące z początku lat 90 badania wykazały korzyści i bezpieczeństwo stosowania tego leku, który był niegdyś stosowany z pewną obawą. W 1997 roku, Humphries i wsp. opisali wyższość Ketaminy p.o. nad Acetaminophen-codeine z Diphenhydramine u oparzonych pacjentów pediatrycznych. Ketamina jest bardzo skuteczna w leczeniu przewlekłych stanów bólowych, takich jak odruchowa dystrofia współczulna (RSD) i niedokrwistość sierpowata, szczególnie w populacji pediatrycznej. Kompleksowy przegląd prac dotyczący użycia Ketaminy w pediatrycznej sedacji/anelgezji opublikowano w 2004 r. (Emerj Med Journal – pełen artykuł). Ocenia on 97 badań które uwzględniają łącznie 11,589 przypadków użycia Ketaminy u dzieci. Tylko 2 przypadki łącznie wymagały intubacji, ale co ciekawe nawet dzieci otrzymujące do 100-krotności dawki zalecanej nie miały działań niepożądanych. Laryngospasm był opisywany bardzo rzadko, a zaistniałe przypadki występowały częściej podczas wykorzystania instrumentów laryngologicznych. Wreszcie wspomniany przegląd zanotował w 10 % przypadków zjawiska niepożądane. Częstość występowania tych przypadków była niższa u dzieci poniżej 10 roku życia, dawki 2 mg / kg lub mniej (2% przypadków) i gdy Ketamina była dostarczona domięśniowo.
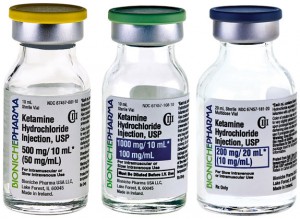
Coraz więcej Agencji EMS przejmuje prowadzenie i zaczyna używać Ketaminę u pacjentów pediatrycznych w dawce 0.2 – 0.25 mg/kg. Polk County Fire Rescue in Florida, North Memorial in Minnesota and Rugby EMS in North Dakota dodały Ketaminę do swojego repertuaru leków z wielkim sukcesem. Podobnie było z Fentanylem, jednakże dawki Ketaminy u pacjentów pediatrycznych są bardzo małe, zwłaszcza kiedy używa się Ketaminy w stężeniu 100 mg/ml. Dawka Ketaminy, która uśmierza ból jest tylko niewielką frakcją dawki do RSI/ sedacji. Prawdopodobieństwo błędu jest duże dlatego powinny być wprowadzone ampułki z dwoma różnymi stężeniami Ketaminy (pediatryczne i dla dorosłych). Rekomenduje aby agencje EMS wprowadziły ampułki z stężeniem 10 mg/ml dzięki czemu dawki będą łatwiejsze do obliczenia i bezpieczniejsze do podania.
Ketamina HCL jest dostępna w wielu stężeniach
Obrazek poniżej pokazuje, jak The Polk County Fire Rescue – duża agencja EMS na Florydzie, która obejmuje populację około 634.000, dostosowała pediatryczne dozowanie przy wykorzystaniu portalu e-Handtevy. Dr. Paul Banerjee (Medical Director) and Richard Criss (Medical Training Officer) łatwo dodał Ketaminę w dwóch wersjach: do leczenia bólu i do sedacji – zwrócono w ten sposób uwagę na różnicę w dawkach. W obu przypadkach są bezpiecznie stosowane w postaci rozcieńczonej Ketaminy (10 mg/ml). Obrazek poniżej jest fragmentem The Polk County Fire Rescue Handtevy Medication Guide. Kompletny przewodnik po dawkowaniach leków obejmuje przedział od 2 kg do 60 kg masy ciała pacjenta.

To naprawdę ekscytujący czas w ratownictwie przedszpitalnym w odniesieniu do opcji kontroli bólu zarówno u dorosłych i dzieci. Fentanyl szybko stał się czołowym lekiem w uśmierzaniu bólu w warunkach EMS. Ketamina zdaje się zbliżać do tej czołówki w odróżnieniu do Morfiny, która ulega powolnemu wycofaniu z użycia w warunkach EMS. Zarówno Fentanyl i Ketamina mają swoje plusy i minusy, ale prawdopodobnie Ketamina pozostawi ślad w świecie medycyny przedszpitalnej na wiele lat.
Jakie są doświadczenia Twojej agencji z użyciem Ketaminy do kontroli bólu? Bardzo chcielibyśmy usłyszeć o tym ponieważ staramy się kontynuować wymianę najlepszych praktyk.
Komentarz własny
Kolejny artykuł zza oceanu który czyta się jak futurystyczne powieści Lema. Wygląda to tak jakbyśmy mieszkali za jakąś żelazną kurtyną gdzie leczenie bólu adekwatnymi lekami w warunkach przedszpitalnych było zakazane. Może to Ameryka żyje w jakimś Matriksie, w którym ukrywa się niewygodny ból? Może my Polacy lubimy pielęgnować/ gloryfikować ból? Zawsze można powiedzieć że jest jak jest… Po co psuć?
Pierwsza refleksja jaka naszła mnie po przeczytaniu tego artykułu dotyczyła tego że jeżeli chcielibyśmy aby w przyszłości RM miał takie uprawnienia jak ratownik z USA nie można iść na skróty i w ramach wielu kursów dodawać kolejne leki. Wiąże się to z skutkami ubocznymi leków sedatywnych… Trzeba to załatwić przy okazji jednej podyplomówki… No bo jak pozwolić podawać Fentanyl, Ketaminę czy Midanium bez możliwości wykonania RSI przez RM? W powyższym artykule dobitnie zostały przedstawione pułapki podawania leków z drabiny analgetycznej z jakimi spotykają się koledzy w USA.
Czytając powyższy artykuł można dojść do wniosku że tzw.: agencje EMS w USA prześcigają się, w stosowaniu nowinek medycznych. Polscy dysponenci również prześcigają się… ale w konkurencjach: kto da najmniejszą stawkę za godzinę personelowi średniemu po najbliższym konkursie? Kto zaoszczędzi na sprzęcie i lekach tak żeby po najniższej linii oporu zgadzały się z wykazem NFZ? Jak wyrwać od fundacji dobroczynnych sprzęt na który są przecież pieniądze z kontraktowania?
Podejrzewam że polski model konkursowy kontraktowania pogotowia mógł mieć dobre intencje…: „Oto tworzymy system, który sam będzie się rozwijał dzięki konkurencyjności”. System ten oparł się na konkurencyjności wyłącznie cenowej. Pozostałe efektory takie jak: funkcjonalność, skuteczność, nowatorskość nie mają znaczenia w tej zamkniętej prawnie klatce PRM.
Kto za nami mógłby się wstawić w rozmowach z stroną rządową?
Jest taka Polska Rada Resuscytacji, która skupia wszystkie zainteresowane tym tematem towarzystwa naukowe. Rada ta jako główny cel w w statusie ma:
… rozwijanie wiedzy na temat ratowania ludzkiego życia przez poprawę standardów resuscytacji w Polsce oraz promocji i koordynacji praktycznej aktywności instytucji zainteresowanych realizacją metod resuscytacji krążeniowo-oddechowo-mózgowej.
Od lat czytam Wytyczne RKO i przy każdej kolejnej lekturze w cyklach pięcioletnich mam dziwne wrażenie że książka ta nie jest w całości dla mnie – ratownika medycznego pomimo tego iż autorzy przekonują mnie że wszystkie opisane w niej procedury są łatwe, sprawdzone i bezpieczne w wykonaniu. Procedury te mógłby wykonać każdy jełop (czyt. ratownik medyczny) po krótkim przeszkoleniu. Ale po co, skoro zawsze bezpieczniej może to zrobić lekarz (często bez specjalizacji z medycyny ratunkowej lub anestezjologii)? Może powinna powstać inna – skrócona wersja wytycznych RKO specjalnie dla ratowników medycznych w Polsce? A może już były jakieś apele PRR do Rządu nawołujące do rozszerzenia katalogu MCR, a ja nic o tym nie wiem…?
Na szczęście jest taki zawód lekarza dzięki któremu nasze społeczeństwo jest bezpieczne, ponieważ lekarz w karetce może użyć krótkotrwałego, dożylnego znieczulenia ogólnego i wykonać kardiowersję, lub RSI. Brawo. Jako ratownik czuje się bezpiecznie. Co z pacjentami w stanach nagłych wymagających natychmiastowych interwencji zarezerwowanych w Polsce tylko dla lekarzy…? Czy e-konsultacja jest dobrym rozwiązaniem w przypadku ratownictwa przedszpitalnego w Polsce… (ilość karetek „S” zmniejsza się sukcesywnie od kilku lat na rzecz karetek „P”. Docelowo w Polsce ma być stosunek 1S/ 3P)? Na te i wiele innych pytań powinna odpowiedzieć sobie nobliwa PRR.
Jak przekonać polityków…?
Wykorzystując emocjonalną retorykę polityczną można zadać kilka pytań naszym politykom odpowiedzialnym za taki a nie inny stan rzeczy:
Drodzy politycy (przeszli/ teraźniejsi / przyszli) co jeśli „nie daj boże” w sytuacji kiedy wasze dzieci/ wnuki będą miały traumatyczny wypadek na terenie Polski, do zdarzenia pojedzie karetka podstawowa (prawdopodobieństwo wyższe niż 60%) i na obrazkowej skali bólu wasze pociechy wskażą najsmutniejszą buźkę i dostaną tą swoją dawkę MF?

Czy chcielibyście żeby wasze pociechy cierpiały te ∼15 minut dłużej zanim zacznie odpowiednio działać MF? Czy może jednak chcielibyście, aby wasze latorośla dostały odpowiedni lek (Fentanyl/ Ketamina) w odpowiednim czasie? Czy weźmiecie wtedy to 15 – minutowe cierpienie (i jego skutki) swoich bliskich na wasze barki? A może zgadzacie się na to że w momencie kiedy Wasze dzieci będą wiły się z bólu ratownik będzie dzwonił do lekarza dyżurnego w celu konsultacji podania adekwatnego leku? A może w ramach proponowanego systemu rendez-vous poczekamy sobie kilkanaście minut na dojazd lekarza?
W momencie kiedy politycy zajmujący się zdrowiem chcą zapunktować u wyborców. Biorą się za reformowanie/ dofinansowanie pediatrii i onkologii – dwa działy medycyny, które są nieobojętne każdemu niemal wyborcy (nieprzypadkowo chyba jedne z najbardziej dochodowych działów „gospodarki medycznej”). Szkoda tylko że zapomina się o podstawach humanitarnego traktowania pacjentów pediatrycznych i onkologicznych w warunkach ZRM (Rzeczniku Praw Pacjenta, WHO i Fundacjo Helsińska gdzie jesteście? Dlaczego nie grzmicie?).
W chwili obecnej podręczniki polskie w taki sposób ujmują temat sedacji w ratownictwie przedszpitalnym. Wygląda to tak jakby raz na zawsze miał zostać zacementowany układ, w którym ratownicy będą mieli dostęp tylko do Ketonalu i Morfiny… Czy pojawi się u nas kilku lekarzy, którzy poprowadzą polskie ratownictwo przedszpitalne w stronę cywilizacji (bo ratowników medycznych nikt teraz nie traktuje poważnie)? Czy pojawi się w końcu szkolenie/ kurs/ podyplomówka, która umożliwi nam to co dla ratowników w innych krajach staje się normą? Dlaczego to trwa tak długo w Polsce? Dlaczego przy okazji laurkowych wypowiedzi niektórych decydentów twierdzi się publicznie że w PRM jest coraz lepiej, a w rzeczywistości PRM cofa się…? A w ogóle to czy w samolocie linii PRM leci jakiś pilot?
Na koniec nawiąże do badania: Analiza zastosowania opioidowych leków przeciwbólowych przez ratowników medycznych w zespołach podstawowych ratownictwa medycznego autorstwa Jakuba Szyllera, Mariusza Korala, Doroty Zyśko z którego wynika że nie jesteśmy skorzy do podawania leków przeciwbólowych bo mamy wiele zastrzeżeń typu: „co przy niskim ciśnienieu? co jak pacjent jest we wstrząsie? co jak pacjent jest niewydolny oddechowo? itd.” Leczenie przeciwbólowe w ZRM wymaga wielkiej reformy zarówno na poziomie uczelni wyższej jak i podczas dalszego doskonalenia zawodowego personelu ZRM.
Wszystko co opisujesz to prawda. Ketamina wchodzi do ratownictwa wielkimi krokami na zachodzie. W Polsce jest zawsze pewien okres bezwladnosci kiedy to stare i nowe nowinki wchodza do uzytku ( z reguly ok 20 lat 🙂 ) czasami ale to czasami zanim do nas wejda to na zachodzie sie z nich juz wycofuja bo maja dzialania niepozadane lub po prostu sie nie sprawdzily…
Bardzo mi sie podoba ten blog.pisz dalej jest dobrze.!
Dzięki za dobre słowo. Jest trochę niebezpieczeństw związanych z Ketaminą i Fentanylem dlatego warto by było stworzyć procedury odnośnie podawania tych leków. Jedno z niebezpieczeństw przedstawia poniższy film https://www.youtube.com/watch?v=Mno2oPHLZRc
Mam duzo doswiadczenia z Ketamina i do niebezpieczenstw zaliczylbym rzadki skurcz krtani. Pozatym euforia w sedacji dominuje nad dysfiria 4:1. Mozna bezpiecznie stosowac u pacjentow psychiatrycznych oraz w urazach cz- mozgowych o czym blednie informuja przestarzale podreczniki. Obowiazkowo w intubacji w politraumie ze wstrzasem.Fantastycznie dziala polaczenie ketaminy z propofolem 2:1. Takze polecam kazdemu co ma dostep ( ale na dyskoteki to kiepski dopalacz 🙂 )
Z dwojga złego (Propofol vs Ketamina) wybrałbym Ketaminę ale wg projektu rozporządzenia w grę będzie wchodziła Ketamina tylko u dzieci.